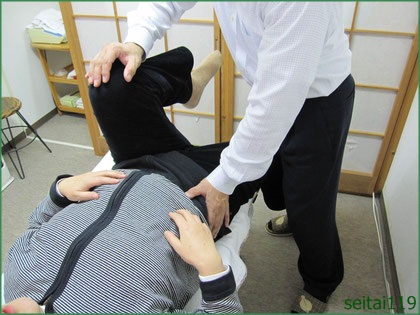
腰痛 · 22日 11月 2019
アスリートの持病、腰痛です。カラダを鍛えているのになぜ?運動量の過剰も原因ですが、均衡の取れていない筋力バランス、特にインナーマッスル、高校生、学生は注意が必要です。原因と対策を順次、投稿を考えております。
腰痛 · 07日 11月 2019
正しい姿勢とは、脊椎の生理的な曲線を言います。日常において健康で健全な生活を送る為には、普段から正し姿勢に注意をはらい肩こり、腰痛の予防と関節可動のやわらぎに努めましょう。
腰痛 · 21日 11月 2017
椅子に座ると痛い お尻の痛み原因には、坐骨神経痛や陰部神経痛、その他にもハムストリングスや内転筋群の靭帯、筋膜の癒着、トリガーポイントなどの問題が関与し、症状の対症法もそれぞれ異なります。痛みの原因を特定する事が大切です。また多くの方は、複合陰部神経痛が起きている場合もあり痛みの原因は慎重に見極めることが必要です。